L'ostéochondrose thoracique est rare en pratique clinique. Auparavant, elle était principalement diagnostiquée chez les personnes âgées, mais est maintenant souvent détectée chez les patients de moins de 35 ans. Plus souvent, la pathologie se développe chez les femmes que chez les hommes. Cette maladie dégénérative-dystrophique est difficile à diagnostiquer, car les symptômes sévères n'apparaissent que dans les derniers stades.
De plus, les symptômes de ce trouble peuvent facilement être confondus avec des signes d'altération des fonctions pulmonaire et cardiaque. Cette maladie ne peut être laissée sans traitement car elle peut entraîner une courbure de la colonne vertébrale, le développement d'un syndrome douloureux persistant et d'autres complications pouvant affecter négativement la qualité de vie humaine.
Qu'est-ce que l'ostéochondrose thoracique?
Dans la classification internationale des maladies, cet état pathologique a un code CIM-10 - M42. L'ostéochondrose thoracique est beaucoup moins fréquente que celle cervicale ou sacrée. Ce n'est pas par hasard. Du fait de la présence d'une cage thoracique rigide dans cette partie du corps, cette partie de la colonne vertébrale est physiologiquement moins mobile.
La région thoracique contient plus de vertèbres que les vertèbres cervicales et lombaires, mais dans cette partie de la colonne vertébrale, les disques sont plus minces. Ces caractéristiques anatomiques contribuent à réduire la mobilité de cette partie de la colonne vertébrale, la rendant moins sujette aux blessures.
Cependant, une ostéochondrose peut se développer lorsqu'elle est exposée à un certain nombre de facteurs indésirables. Au début, il y a des signes d'endommagement d'un disque, mais à l'avenir, d'autres éléments peuvent être impliqués dans le processus pathologique. À mesure que la maladie progresse, les éléments osseux sont endommagés, ainsi que les ligaments et les muscles qui soutiennent la colonne vertébrale.
Les processus dégénératifs-dystrophiques dans la région thoracique se développent plus lentement. Il n'est pas rare que des années s'écoulent avant que les anneaux fibreux des disques endommagés soient tellement détruits que des renflements et des hernies apparaissent.
Des manifestations cliniques graves surviennent après une diminution critique de la hauteur du disque et un piégeage des racines. Cela peut conduire non seulement à un dorsago, c'est-à-dire à des crises de douleur à court terme dans la région thoracique, mais également à une violation de l'innervation des organes internes. Les racines nerveuses pincées qui s'étendent dans cette zone sont beaucoup plus difficiles à traiter.
Raisons de développement
Dans la plupart des cas, les problèmes de colonne n'apparaissent pas soudainement. Une maladie comme l'ostéochondrose ne fait pas exception à cet égard. Cette pathologie, qui affecte les disques intervertébraux, est le résultat de processus dégénératifs-dystrophiques à long terme. Dans la plupart des cas, il est impossible de déterminer exactement ce qui a déclenché le développement du trouble. Les facteurs pouvant provoquer l'apparition d'une ostéochondrose de la colonne thoracique comprennent:
- déformations congénitales ou acquises de la colonne vertébrale;
- surpoids;
- surcharge de la colonne vertébrale pendant la grossesse;
- maladies infectieuses;
- hypothermie;
- troubles métaboliques;
- troubles hormonaux;
- stress chronique;
- mauvaises habitudes;
- maladies du tissu conjonctif;
- changements dysplasiques;
- troubles posturaux;
- régime malsain;
- blessures.
La décontamination affecte négativement l'état de la colonne vertébrale. Les personnes qui mènent une vie sédentaire sont plus susceptibles de souffrir d'ostéochondrose thoracique. De plus, les changements liés à l'âge et le ralentissement du métabolisme observés chez les patients de plus de 55 ans contribuent au développement de ces troubles.
La prédisposition génétique peut être un facteur pouvant provoquer le développement d'une pathologie. Les gènes qui créent les conditions de l'apparition de l'ostéochondrose mammaire n'ont pas encore été identifiés, mais chez les personnes ayant des antécédents familiaux de cas de cette maladie, elle est diagnostiquée plus souvent.
Symptômes et signes
La clinique de cette pathologie dépend du stade de négligence du processus, du niveau auquel la lésion du disque intervertébral s'est produite et de l'âge du patient. Dans les premiers stades de développement, il n'y a pas de signes spécifiques, mais des symptômes généraux peuvent survenir périodiquement. Souvent, dans les premiers stades de développement, la maladie ne se manifeste que par le froid ou après un surmenage physique. Les manifestations initiales du développement de l'ostéochondrose de la région thoracique comprennent:
- fatigue rapide;
- maux de dos et pression;
- spasmes musculaires;
- membres froids.
Au fur et à mesure que la maladie progresse, l'état du patient s'aggrave. Des douleurs douloureuses apparaissent dans la poitrine. Surtout souvent, ils se produisent dans le contexte d'un séjour prolongé dans une position ou de mouvements brusques. En outre, un syndrome douloureux grave peut apparaître lors de la levée de poids. Faire pivoter votre torse peut augmenter la douleur. La présence d'une ostéochondrose est également indiquée par l'apparition d'une douleur sourde au niveau des omoplates.
Souvent, l'ostéochondrose de la région thoracique s'accompagne de l'apparition d'une courbure anormale. Dans les cas graves, le patient peut développer une bosse. En outre, cette maladie peut provoquer l'apparition de douleurs lors de respirations profondes et d'expiration.
Lorsque les racines nerveuses sont pincées, il y a souvent une sensation d'engourdissement dans les membres supérieurs et la peau du haut du corps. En raison de la violation de l'innervation et de la circulation sanguine, une sensation de chair de poule apparaît sur la peau. Les pieds et les mains sont toujours froids. Il peut y avoir une déficience sensorielle dans les extrémités. Dans les cas avancés, cette maladie peut provoquer l'apparition de symptômes de lésions d'autres organes à la suite d'une violation de leur innervation. Dans les dernières étapes du processus, vous pouvez:
- névralgie intercostale;
- troubles des selles; gonflement
- ;
- brûlures d'estomac et nausées;
- démangeaisons et pieds brûlants;
- violations du système reproducteur;
- crises d'asthme.
Au fur et à mesure que la pathologie progresse, la capacité de travail d'une personne diminue. L'activité physique est minimisée. À l'avenir, ce trouble peut créer des conditions préalables au développement de complications graves. Augmente le risque de fractures pathologiques. La courbure de la colonne vertébrale entraîne une compression des organes situés dans la poitrine.
Avec une évolution défavorable, la maladie évolue avec une atteinte du muscle cardiaque et une diminution du volume pulmonaire. Le plus souvent, ces complications graves s'accompagnent d'une ostéochondrose généralisée, dans laquelle plusieurs disques intervertébraux sont touchés à la fois.
Degrés d'ostéochondrose thoracique
La classification existante subdivise le processus de développement de cette pathologie en 4 degrés. Chacun d'eux est caractérisé par la présence d'une série de changements dans la structure des disques intervertébraux, des vertèbres et d'autres éléments qui composent cette partie de la colonne vertébrale.
Première qualité
Au premier degré de pathologie, il n'y a pas de manifestations cliniques prononcées, mais des changements spécifiques dans la structure des disques intervertébraux peuvent déjà être révélés avec un diagnostic complet. L'annulus fibrosus, qui reçoit moins d'humidité et de nutriments, perd progressivement son élasticité. Des microfissures se forment souvent dans les tissus, dans lesquels le nucleus pulposus est pressé. Le déplacement des disques dans le canal rachidien est possible. Des bosses se forment. Il n'y a aucun signe d'annulus fibrosus rompu.
Deuxième année
Avec le passage de la maladie au deuxième degré, les premières manifestations cliniques sont observées. Périodiquement, les patients ressentent de la douleur et d'autres signes neurologiques. En faisant des diagnostics spécifiques, des signes d'élasticité diminuée des tissus qui composent l'anneau fibrosus peuvent être détectés. Le cartilage devient très mince, augmentant le risque de hernies. Il y a une diminution de la hauteur des disques intervertébraux, en raison de laquelle les structures de la colonne vertébrale acquièrent une mobilité anormale.
Troisième degré
Dans la troisième étape, les changements dans la structure des disques deviennent si prononcés que les premiers signes du développement d'une cyphose ou d'une scoliose apparaissent. Souvent, à ce stade du processus, l'anneau fibreux endommagé se rompt. Ce phénomène s'accompagne de la sortie du nucleus pulposus au-delà du disque. Une hernie en développement, selon la direction du renflement, peut comprimer les racines nerveuses ou la moelle épinière. Des douleurs sévères et des troubles neurologiques surviennent. La mobilité de la colonne vertébrale augmente, ce qui crée des conditions propices aux blessures et aux fractures.
Quatrième degré
Avec le passage de la pathologie au quatrième stade de développement, la structure des disques intervertébraux est tellement modifiée qu'ils cessent d'effectuer une fonction d'amortissement. L'annulus fibrosus et le nucleus pulposus perdent leur élasticité. Ces éléments commencent à s'ossifier. En raison d'une violation de la fonction d'amortissement des disques, les vertèbres souffrent, supportant trop de charge.
Sur les bords des vertèbres adjacents au disque endommagé, les ostéophytes, c'est-à-dire les excroissances osseuses, commencent à se développer rapidement. Les ligaments environnants sont impliqués dans le processus pathologique. Ils perdent de leur élasticité et ne soutiennent plus adéquatement la colonne vertébrale. Aussi, à ce stade du développement du processus pathologique, le travail de l'appareil musculaire est perturbé.
Faire un diagnostic
Lorsque des signes de ce trouble se développent, le patient a besoin d'une consultation avec un neurologue et un chirurgien orthopédiste. Tout d'abord, le médecin procède à un examen externe et recueille une anamnèse. Les tests de laboratoire qui sont souvent prescrits pour le diagnostic de cette maladie comprennent des analyses de sang et d'urine. Des radiographies sont prises pour obtenir des informations sur la présence de défauts dans la structure de la colonne vertébrale. Cette recherche révèle:
- abaissant la hauteur du disque;
- bords dentelés des éléments; hernie
- ;
- changement des corps vertébraux;
- formant des ostéophytes et ainsi de suite.
Pour clarifier les défauts de la structure du disque, une discographie est attribuée. Cette étude permet d'identifier les contours inégaux du nucleus pulposus, d'évaluer le degré de destruction du disque et la diminution de la densité tissulaire. La tomodensitométrie et l'IRM sont souvent effectuées pour une meilleure visualisation. Considérant que les manifestations cliniques de l'ostéochondrose thoracique sont similaires aux symptômes de la maladie coronarienne, l'électrocardiographie est souvent prescrite pour différencier ces conditions.
Options de traitement
Cette condition pathologique nécessite un traitement complexe. Tout d'abord, les patients sont des médicaments sélectionnés qui aident à éliminer les manifestations symptomatiques et à améliorer la nutrition des disques intervertébraux. Le médicament doit être complété par une thérapie physique et une thérapie par l'exercice. En complément, vous pouvez utiliser des remèdes maison. De plus, il est recommandé de suivre un régime alimentaire spécifique.
Médicaments
En cas de syndrome douloureux sévère, il est conseillé au patient de rester au lit. Cela réduira l'intensité de la douleur. Pour éliminer l'inconfort, des analgésiques et des AINS sont souvent prescrits. Si le syndrome douloureux se manifeste trop intensément, des blocages peuvent être nécessaires. Les glucocorticostéroïdes sont souvent prescrits pour éliminer la douleur dans cette maladie.
Les chondroprotecteurs sont prescrits pour améliorer la saturation en nutriments et en eau des disques intervertébraux. Dans certains cas, les antispasmodiques et les relaxants musculaires sont prescrits en cure courte. Ces médicaments aident à soulager les spasmes musculaires. Si nécessaire, des diurétiques sont prescrits pour éliminer l'œdème des tissus mous. Pour améliorer l'état des terminaisons nerveuses comprimées, le patient a besoin de vitamines B.
Physiothérapie et massage
La physiothérapie et le massage sont les composants les plus importants du traitement de l'ostéochondrose, mais ils ne peuvent être utilisés qu'après suppression des symptômes par des médicaments. Des exercices correctement sélectionnés aident à améliorer la ventilation pulmonaire et à renforcer le corset musculaire qui soutient la colonne vertébrale.
Le massageTout d'abord, tous les exercices nécessaires doivent être appris sous la supervision d'un instructeur de thérapie par l'exercice. À l'avenir, le patient pourra faire de l'exercice à domicile. Les personnes atteintes de cette maladie peuvent être invitées à suivre des cours en piscine.
aide à éliminer l'hypertonicité musculaire et améliore la nutrition des tissus mous. Pour que les procédures ne nuisent pas, elles doivent être effectuées par un spécialiste. Dans la plupart des cas, un massage classique est effectué, qui consiste à frotter, lisser et pincer successivement la zone à problèmes. L'acupression et le massage segmentaire peuvent être d'un grand avantage. Ces techniques impliquent de toucher les points douloureux. Ils aident à améliorer la circulation sanguine et le drainage lymphatique. Dans la plupart des cas, il suffit que les patients effectuent des procédures 2 à 3 fois par semaine.
Acupuncture
Cette méthode consiste à placer des aiguilles dans des zones du corps du patient. Cette méthode vous permet d'éliminer rapidement les spasmes musculaires et la douleur. Les procédures d'acupuncture doivent être effectuées par un professionnel dans ce domaine. Si un spécialiste fait cela, la procédure sera presque indolore. L'acupuncture est contre-indiquée pour les personnes souffrant de maladies oncologiques, de troubles mentaux. Il n'est pas recommandé d'utiliser cette méthode pour traiter l'ostéochondrose en présence de processus inflammatoires sévères.
Thérapie manuelle
La thérapie manuelle aide à restaurer la position anatomique correcte des vertèbres. De plus, cette méthode permet de réduire l'intensité de la douleur et des spasmes musculaires. Cet effet aide à restaurer l'appareil ligamentaire. De telles procédures peuvent ralentir le développement de cette condition pathologique. La durée du cours de thérapie manuelle est sélectionnée individuellement pour le patient.
Technique de relaxation post-isométrique
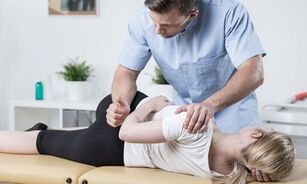
Les procédures de relaxation post-isométrique sont une technique spéciale qui consiste à tendre tous les muscles entourant la colonne vertébrale puis à les détendre.
Ces exercices doivent être effectués sous la supervision d'un spécialiste qui peut évaluer l'exactitude du mouvement et la sévérité de la tension musculaire. Cette méthode vous permet d'éliminer rapidement la douleur et de restaurer la fonction normale des muscles et des ligaments.
Remèdes populaires
Il est impossible de traiter l'ostéochondrose uniquement avec des remèdes populaires, car cette approche peut entraîner une aggravation de l'évolution de la maladie. Il est préférable d'utiliser une variété de formulations à base de plantes et d'autres ingrédients naturels en complément des thérapies traditionnelles. Vous devriez obtenir la recommandation d'un médecin sur l'opportunité d'utiliser tel ou tel remède populaire avant de commencer à l'utiliser.
Céleri-rave
On pense que le céleri-rave bien cuit aide à saturer le tissu cartilagineux en nutriments et en eau. Pour préparer ce produit, vous devez bien couper 1 racine et verser 1 litre d'eau bouillante. Vous devez insister sur la composition pendant au moins 8 heures. Après ce temps, vous devez filtrer le produit et prendre 1 c. 3 fois par jour avant les repas.
Racine de tournesol
Pour le traitement de l'ostéochondrose de la colonne cervicale, une décoction de racine de tournesol est souvent utilisée. Pour préparer ce produit, vous aurez besoin d'environ 1 verre d'ingrédient végétal haché, versez 3 litres d'eau. Le mélange doit être bouilli pendant 3 à 5 minutes. Après cela, l'agent doit être refroidi et pris sous forme de thé pendant plusieurs jours. Pour améliorer le goût de la boisson, du miel peut y être ajouté. Il est préférable de conserver le reste du médicament dans un thermos.
Pommade maison
Une simple pommade maison peut être utilisée pour frotter l'ostéochondrose. Pour préparer ce produit, vous devez faire fondre environ 150 g de graisse de porc dans un bain-marie. Après cela, 2 cuillères à soupe doivent être entrées. l. cire naturelle.
La composition doit être bouillie pendant au moins 20 minutes. Après cela, 1 cuillère à soupe doit être ajoutée au mélange chauffé. l. huile de sapin. Le produit doit être bouilli pendant encore 20 minutes. Enfin, 2-3 minutes avant de retirer le récipient du feu, ajoutez 1 cuillère à soupe au mélange. l. ammoniac. La composition finie doit être distribuée dans des pots. Conservez la pommade maison au réfrigérateur.
Nutrition pour l'ostéochondrose thoracique
Les patients souffrant d'ostéochondrose de la région thoracique ont besoin d'une alimentation équilibrée. Une quantité suffisante d'aliments riches en protéines doit être introduite dans l'alimentation. Il est conseillé de consommer régulièrement des plats qui contiennent une grande quantité de chondroïtine, notamment du poisson aspic, de la viande en gelée, etc. Il est impératif d'introduire des produits laitiers fermentés, des légumes et des fruits dans l'alimentation. Les plats doivent être cuits à la vapeur ou cuits au four. Les aliments gras et frits doivent être évités. Il est conseillé de manger de la nourriture en petites portions, mais fréquemment. Cela évitera de trop manger.
Aggravation: que faire?
Dans la période aiguë de l'évolution de la maladie, il est souhaitable de réduire l'activité au minimum. Si possible, vous devez éviter les poses dans lesquelles le syndrome douloureux est intensifié. Les premiers soins pour l'exacerbation de l'ostéochondrose impliquent l'utilisation de médicaments qui réduisent la gravité de l'œdème, de l'inflammation et de la douleur. Il est conseillé au patient de se reposer au lit. Il est conseillé de suivre un régime modéré pendant cette période. Ce n'est qu'après avoir éliminé les symptômes que la thérapie par l'exercice et la physiothérapie peuvent commencer.
Prévisions
Désormais, cette maladie ne peut être guérie qu’aux premiers stades de son développement. Avec un diagnostic tardif, la thérapie vise à éliminer les symptômes et à améliorer la mobilité vertébrale. Dans certains cas, un traitement chirurgical est nécessaire. Avec une approche intégrée de la thérapie, une personne souffrant de cette maladie peut mener une vie complète sans ressentir de douleur ou d'autres troubles neurologiques.
Prévention
Pour éviter le développement de cette condition pathologique, il est recommandé d'éviter de soulever brusquement des objets lourds. Vous devez toujours vous habiller en fonction de la météo, en évitant l'hypothermie. De plus, pour prévenir l'ostéochondrose, il faut lutter contre l'hypodynamique et contrôler la posture. Dans le cadre de la prévention de cette pathologie, il est recommandé de bien manger et de surveiller attentivement son poids.

























